|
Η λεμφωματοειδής κοκκιωμάτωση (ΛΚ) είνα σπάνια, άγνωστης επιπτώσεως, αγγειοαποδομητική λεμφοπαραγωγική πάθηση, που συσχετίζεται με προσβολή από τον ιό Epstein-Bar. Είναι επίσης γνωστή, αγγειοκεντρικό λέμφωμα, η αγγειοκεντρική λεμφοπαραγωγική βλάβη (&). Χαρακτηρίζεται από έκδηλη προσβολή του πνεύμονος, αν και μπορεί να εμφανιστεί σε πολλές εξωπνευμονικές εντοπίσεις. Αρχικά, συμπεριλαμβανόταν μεταξύ παθήσεων με κοινό χαρακτηριστικό την πνευμονική αγγειΐτιδα και την κοκκιωμάτωση, καθώς μιμείται την κοκκιωμάτωη Wegener, τόσο κλινικά, όσο και απεικονιστικά. Πρόσφατα, όμως, τείνεται να συγκαταλέγεται ως λέμφωμα Β-κυττάρων, γεγονός που οδηγεί σε διαφορετικές θεραπευτικές επιλογές
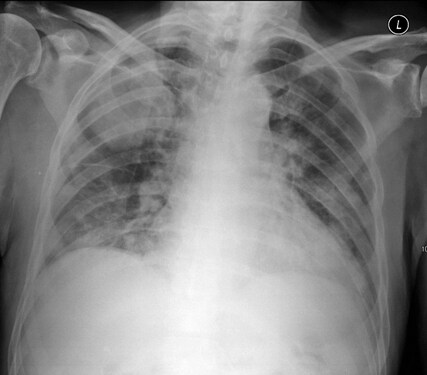
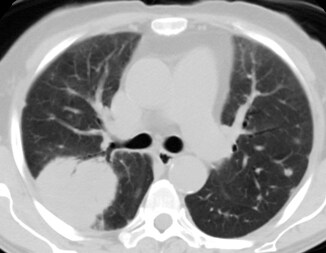 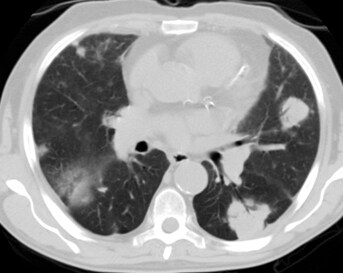 Εικόνα ΛΚ. Αναγνωρίζεται πυκνή ευμεγέθης, διήθηση, στον δεξιό άνω λοβό και αμφοτερόπλευρες οζώδεις βλάβες Εικόνα ΛΚ. Αναγνωρίζεται πυκνή ευμεγέθης, διήθηση, στον δεξιό άνω λοβό και αμφοτερόπλευρες οζώδεις βλάβες |
ΠΕΡΙΛΗΨΗ
H λεμφωματοειδής κοκκιωμάτωση, ΛΚ, είναι σπάνια λεμφοπαραγωγική πάθηση, άγνωστης αιτιολογίας, που προσβάλλει πολλά όργανα, κυρίως, τους πνεύμονες, δέρμα και ΚΝΣ. Η κλινική παρουσία της είναι όμοια με εκείνη επί συστηματικής αγγειΐτιδας, κι επομένως, χρειάζεται προσεκτικό ορισμό, προκειμένου να διακριθούν οι δύο παθολογικές οντότητες. καθώς, μάλιστα, ιδίως, επειδή η ΛΚ θεωρείται, ήδη, κακόηθες λέμφωμα. Την πάθηση χαρακτηρίζει η ιστολογική τριάδα: [α] πολύμορφες, λεμφοκυτταρικές διηθήσεις, απο μικρά λεμφοκύτταρα, πλασματοκύτταρα, και άτυπα μονοκύτταρα, [β] επινέμηση των αγγείων με τοιχωματική διήθηση των αρτηστιών και φλεβών αππό τ-λεμφοκύτταρα, που προηγούμενα εθεωρούντο 'αγγειΐτις' και, [γ] εστιακή νέκρωση εντός των τοιχωμάτων των αγγείων που ονομάζεται 'κοκκιωματώδης'. Στις περισσότερες των καταστάσεων, αναγνωρίζεται τρέχουσα ή προηγηθείσα λοίμωξη από ιό Ensrtein-Barr. Ειδική θεραπεία δεν έχει ακόμη βρεθεί αλλά η χημειοθεραπεία, συνήθως κορτικοστεροειδή με κυκλοοφωσφαμίδη έχει αποβεί επιυχής σε μερικές περιπτώσεις, ιδιαίτερα στις επιθετικότερες μορφές. Εν όψει της συσχετίσεως με τον ιό Epstein-Barr και του κλωνικού πολλαπλασιασμού των β-λεμφοκυττάρων, η νέα αντιική θεραπεία και οι ειδικές προς τα Β-λεμφοκύτταρα θεραπείες έχουν, επίσης χρησιμοποιηθεί με επιτυχία.
ΕΙΣΑΓΩΓΗ
Η λεμφωματοειδής κοκκιωμάτωση, ΛΚ, είναι ασυνήθης, πολυσυστηματική, ανοσοπαραγωγική πάθηση, άγνωστης αιτιολογίας. Κατ' αρχήν, είχε περιγραφεί ως ανεξάρτητη κλινικο-ιστολογική οντότητα, από τους Liebow et al., 1972, χαρακτηριζόμενη, ως αγγειοκεντρική, λεμφοπαραγωγική των Τ- και Β-λεμφοκυττάρων, με τους πνεύμονες να αποτελούν την πρώτη θέση επινεμήσεως. Η παθογένεια της παθήσεως, ασαφής, εμπλέκει μηχανισμούς, αυτοανοσίας, μεταιογενούς λεμφαπαραγωγής, ή και κακοήθους εξαλλαγής των Β- σε Τ-λεμφοκύτταρα. Ως αποτέλεσμα οι όροι αγγειοκεντρική ανοσοπαραγωγική βλάβη και αγγειοκεντρικό λέμφωμα oέχουν, επίσης, χρησιμοποιηθεί προκειμένου να περιγράψουν της παθολογική οντότητα. Ο όρος που έχει επικρατήσει είναι οχρησιμοποιούμενος στην παρούσα ανασκόπηση: λεμφοματωειδ΄γς κοκκιωμάτωση.
ΑΙΤΙΟΛΟΓΙΑ
ΑΝ και η αιτιολογιία της ΛΚ παραμένει σε μεγάλο βαθμό αδιευκρίνιστη, πρόσφατες ενδείξεις υποδηλώνουν ότι πρόκειται για κακόηθες λέμφωμα, με πολλαπλασιασμό Β- και Τ-λεμφοκυττάρων. Η παθολογοϊστολογική εικόνα περιγράφεται ως Τ-λεμφοκυτταρική, με άφθονία Β-λεμφοκυττάρων, λεμφοδικτυακή πάθηση. Η πλειονότητα των περιπτώσεων χαρακτηρίζονται από νεοπλασματικό μετασχηματισμό των Β-λεμφοκυττάρων από λοίμωξη με τον ιό Epstein-Barr με αντιδραστικό πολλαπλασιασμό των Τ-λεμφοκυττάρων. Έχουν ανακοινωθεί σποραδικές περιπτώσεις, επικρατήσεως των Τ-λεμφοκυττάρων απουσία πρόσφατης λοιμώξεως του ιού Epstein-Barr. Στις περιπτώσεις αυτές, η πάθηση μπορεί να παριστά ένα λέμφωμα εκ Τ-λεμφοκυττάρων.
ΠΑΘΟΛΟΓΟΓΙΚΗ ΑΝΑΤΟΜΙΑ. Όπως προειπώθηκε, τη ΛΚ χαρακτηρίζει η τριάδα (βλ.: ιστολογική τριάδα]. Τα Τ-λεμφοκύτταρα φαίνεται ότι είναι αντιδραστικά και, τυπικά, είνια πολυκλωνικά, χωρίς έκδηλη ατυπία. Τα μεγάλα, άτυπα, μονοκύτταρα κύτταρα ή ανοσοβλάστες, συχνά μεφανίζουν σημαντική κυτταρική ατυπία, και παριστούν μεταπλασθέντα Β-λεμφοκύτταρα, δευτεροπαθή στη λοίμωξη από ιό Epsatein-Barr, EPV, βάσει του ανοσο-φαινότυπου και του EBER1/2 RNA in situ υβριδισμού. Έχει περιγραφεί ένα σύστημα βαθμονομήσεως, βασισμένο στα θετικά για EPV κύτταρα, στην κυτταρική ατυπία, και ο βαθμός της νεκρώσεως, αλλά, λόγω της αστάθειάς του και της χαμηλής συσχετίσεώς του με την έκβαση, η κλινική χρησιμότητα του συστήματος αυτού δεν είναι κλινικά χρήσιμη.
ΚΛΙΝΙΚΑ ΕΥΡΗΜΑΤΑ Η ΛΚ είναι σπάνια πάθηση, που προσβάλλει πολλά όργανα, κατά την κλινική του πορεία. Αν και προσβάλλονται υγιή, κατά τά άλλα, άτομα (διπλάσιος αριθμός ανδρών, παρ΄ό,τι γυναικών) κάθε ηλικίας, συνήθως, η πάθηση εμφανίζεται μεταξύ 40-60 ετών (x̅ = έτη). Σπανιότερα, μπορεί, επίσης, να προσβάλει παιδιά. Αν και προσβάλλονται υγιή άτομα, η πάθηση συχνότερα, προσβάλλει άτομα με ανοσοανεπάρκεια, όπως το σύνδρομο Wiskott-Aldrich ή μετά 'χημειοθεραπεία ανοσοανεπάρκεια' ή μεταμόσχευση οργάνων, HIV και λοιμώξεις από τον Τ-λεμφοκυττάρων ιό της λευχαιμίας. Οι συχετίσεις αυτές ενθαρρύνουν την υπόθεση ότι εκείνοι που προσβάλλονται από ΚΛ, δεν μπορούν να ελέγξουν ια πιθανή προσβολή από EBV λόγω βαθμού ανοσοανεπάκειας.
Πνευμονικές εντοπίσεις παρατηρούνται σε άλλοτε άλλο χρονικό διάστημα, κατά την κλινική πορεία της παθήσεως, σε όλους τους ασθενείς. . ογ